O que é Herpes-zóster?
O herpes-zóster é uma doença causada pela reativação de um vírus que já estava “dormindo” no nosso organismo: o Vírus varicela‑zóster (VVZ), o mesmo que provoca a catapora (varicela) na infecção primária¹.
Após a infecção primária (geralmente na infância) e a recuperação da catapora, o vírus não desaparece completamente: ele permanece em estado latente nos gânglios nervosos (como os gânglios da raiz dorsal ou de nervos cranianos) e pode se reativar anos depois².
Quando esse vírus se reativa, ele provoca uma inflamação nervosa — e daí surgem as lesões de pele típicas do herpes-zóster, geralmente em uma faixa de pele correspondente a um dermátomo (área de inervação de um nervo específico)².
Portanto, o herpes-zóster não é uma “nova infecção” no sentido convencional, mas uma “ressurreição” de um vírus que já estava presente.
Causas e fatores de risco
Como surge?
Como mencionado acima, o ponto de partida é uma infecção por varicela (catapora) ou exposição ao vírus varicela-zóster, mesmo que a pessoa não tenha tido sintomas visíveis na infância¹.
Depois, o vírus instala-se em gânglios nervosos e permanece latente. Em algum momento, se houver queda das defesas imunológicas ou outro desencadeador, ele reativa-se e resulta no quadro de herpes-zóster².
Quais os fatores de risco?
Alguns fatores elevam a probabilidade de reativação. Entre os principais destacam-se:
- Idade avançada: Com o envelhecimento, ocorre declínio da imunidade mediada por células, o que favorece a reativação do vírus¹.
- Imunossupressão ou comprometimento do sistema imunológico: Pacientes com HIV/AIDS, câncer, transplantados, usuários de imunossupressores ou corticoides estão em risco aumentado³.
- Doenças crônicas ou condições que enfraquecem a imunidade, como diabetes, insuficiência renal crônica, etc⁴.
- Fadiga severa, estresse, trauma físico ou emocional podem também servir como gatilhos, porque comprometem o sistema de defesa¹.
- Histórico de varicela ou ausência de vacinas adequadas: Se a pessoa não teve varicela ou não foi vacinada, há exposição ao vírus latente⁵.
Em resumo, sempre que há uma “falha” na vigilância imunológica — seja pelo avanço da idade ou por doenças/medicamentos — o vírus pode “acordar” e causar o herpes-zóster.
Como o herpes-zóster se manifesta?
Sintomas iniciais
Frequentemente o quadro começa com sensações desconfortáveis — como formigamento, queimação, ardência ou dor localizada — em uma faixa de pele ou região onde posteriormente surgirão as lesões⁶.
Em muitos casos, esses sintomas precedem as bolhas visíveis por 1–2 dias.
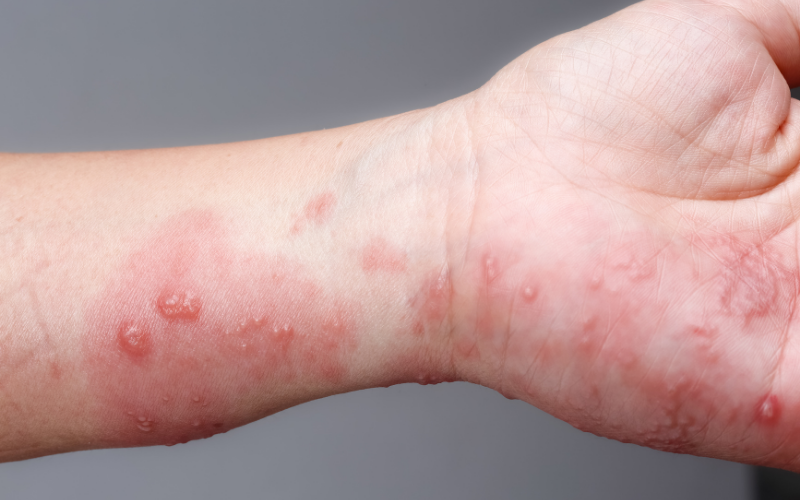
As lesões de pele
Passado esse pródromo, aparecem as características erupções: uma faixa de pele avermelhada com vesículas (bolhas cheias de líquido), geralmente de um só lado do corpo, não cruzando a linha média — porque seguem a distribuição de um nervo².
As bolhas evoluem, podem se romper, formar crostas e a cicatrização costuma ocorrer em 2 a 4 semanas, em pessoas saudáveis⁷.
Dor e desconforto
A dor é um dos sintomas mais marcantes: pode ser forte, em queimação ou pontadas, e muitas vezes antecede ou acompanha as lesões³.
Importante: mesmo após as lesões terem desaparecido, um percentual de pacientes pode continuar com dor no local — condição chamada de Nevralgia pós‑herpética (NPH)².
Outras manifestações
Quando a reativação atinge nervos cranianos ou regiões próximas ao olho/face, podem surgir complicações mais graves, como envolvimento ocular, perda de visão, ou mesmo paralisia facial (por exemplo na Síndrome de Ramsay Hunt)².
Riscos e complicações do herpes-zóster
Apesar de a maioria dos casos de herpes-zóster evoluir bem, há riscos importantes que devem ser destacados:
- A nevralgia pós-herpética (dor crônica) é uma das complicações mais frequentes e incômodas. Em idosos, a probabilidade e a duração dessa dor aumentam³.
- Se houver envolvimento ocular (zoster oftálmico) ou nervoso, o risco de perda de visão, audição ou outra sequela neurológica aumenta substancialmente³.
- Pessoas imunossuprimidas podem ter formas mais graves: disseminação das lesões, comprometimento de órgãos internos, risco de mortalidade⁸.
- Infecções secundárias das bolhas (por bactérias) podem ocorrer, especialmente se o cuidado local da pele for negligenciado¹.
- Há estudos recentes que associam a reativação do vírus com risco aumentado de eventos cardiovasculares ou AVC, em virtude de ativação inflamatória sistêmica⁹.
Portanto, embora o herpes-zóster seja muitas vezes considerado algo “passageiro”, ele não deve ser subestimado, sobretudo em grupos de risco.
Tratamento
Tratamento agudo
O tratamento do herpes-zóster tem dois grandes propósitos: reduzir a intensidade e duração das lesões, e minimizar o risco de complicações (como a nevralgia pós-herpética)².
- Antivirais: Medicamentos específicos são recomendados, preferencialmente se iniciados nas primeiras 72 horas após surgimento das lesões. Quanto antes, maior o benefício⁸.
- Analgesia e anti-inflamatórios: Para dor intensa ou local, além de cuidados com a pele (manter as lesões limpas, secas, evitar contaminação) são medidas importantes¹.
- Em casos de envolvimento ocular ou nervoso mais grave, pode haver necessidade de encaminhamento a oftalmologista ou neurologista, uso de antivirais, etc².

Tratamento da nevralgia pós-herpética
Se a dor persistir por mais de 3 meses após o episódio agudo, trata-se da nevralgia pós-herpética. O tratamento pode incluir:
- Anticonvulsivantes/adjuvantes para dor neuropática²
- Antidepressivos tricíclicos ou outros analgésicos específicos para dor neuropática
- Pomadas ou adesivos tópicos
- Em alguns casos, intervenções mais complexas — o que reforça a importância de evitar essa complicação desde o início.
Observações importantes
- Tratamento iniciado tardiamente (após 72h das lesões) tende a ter menor eficácia em reduzir complicações⁸.
- Mesmo com tratamento, a dor pode persistir — por isso o foco na prevenção.
- Cuidados gerais com imunidade, higiene da pele, proteção das lesões e evitar transmissão (especialmente a pessoas que não tiveram varicela) são medidas adicionais.
Inovações e prevenção: vacinas e novos estudos
Vacinação
A prevenção é um dos pilares. E, felizmente, há vacinas disponíveis que são altamente eficazes para prevenir o herpes-zóster ou atenuar sua gravidade.
- A vacina recombinante adjuvada, por exemplo, mostrou eficácia elevada para prevenir o herpes-zóster em idosos (≥ 80 anos) ou imunocomprometidos. Em um relatório recente da Conitec, foi apontado que essa vacina alcançou eficácia de 89,7% na prevenção do zóster em ≥ 80 anos⁴.
- Outro estudo constatou que indivíduos vacinados tinham até 20% menos risco de demência nos anos seguintes em comparação aos não vacinados¹⁰.
- Além disso, há indicações de que a vacina poderia reduzir o risco de doenças cardiovasculares⁹.
- No Brasil, apesar da evidência, ainda há discussão sobre a inclusão no sistema público de saúde (SUS), em virtude de custo e impacto orçamentário¹¹.
Por que vale a pena tratar cedo e prevenir?
Há várias razões pelas quais não devemos adotar uma postura de “esperar para ver” com o herpes-zóster. Primeiramente, porque quanto mais cedo o tratamento antiviral for iniciado, menores são as chances de complicações graves e dor prolongada. Em segundo lugar, porque as lesões e a dor impactam qualidade de vida — interferem no sono, no humor, na realização de tarefas cotidianas. Em terceiro lugar, as vacinas mostram-se capazes de reduzir significativamente o risco da doença, o que representa economia em sofrimento, em dias de afastamento, em tratamento de dor crônica. Por fim, educar o paciente significa reduzir o “surpreender-se” com algo que poderia ter sido evitado ou enfrentado de forma mais tranquila.
Dicas práticas para o público
Para que os leitores da Supera Farma coloquem em prática essas informações, seguem algumas orientações úteis:
- Quem já teve varicela ou tem mais de 50 anos deve perguntar ao médico ou farmacêutico se a vacina contra o herpes-zóster é indicada.
- Mantenha as doenças crônicas sob controle (como diabetes, hipertensão), pois elas afetam a imunidade.
- Fortaleça o sistema imunológico com bons hábitos: alimentação rica em vitaminas, sono adequado, atividade física regular, manejo do estresse.
- Procure atendimento ao primeiro sintoma de formigamento ou dor inesperada em uma área de pele — especialmente se depois surgirem bolhas — pois o tratamento precoce faz diferença.
- No caso de diagnóstico de herpes-zóster, siga rigorosamente as orientações: antiviral, analgesia, cuidados com a pele. Pergunte ao farmacêutico sobre os medicamentos e os cuidados locais.
- Lembre-se de que mesmo após a cura das lesões, se você estiver com dor no local por mais de 3 meses, isso pode ser nevralgia pós-herpética.
Uma doença que merece atenção
O herpes-zóster é uma doença que merece atenção — porque, apesar de comum, pode trazer dor intensa, complicações sérias e impactar a vida de quem sofre. Contudo, há muito que pode ser feito — desde a prevenção com vacina, passando pelo tratamento precoce com antivirais, até os cuidados de rotina para evitar queda da imunidade. Para a Supera Farma, é uma oportunidade importante de educar o público, facilitar o acesso à informação, e oferecer suporte sobre vacinas, medicamentos, cuidados e esclarecimentos. Em última análise, quanto mais pessoas souberem que “aquele formigamento pode não ser só sensação”, “aquela dor não precisa durar meses”, ou “há vacina que reduz muito o risco”, mais estaremos promovendo saúde, bem-estar e orientação correta.
Continue navegando pelo Blog e Siga a Supera Farma nas redes sociais para acompanhar mais conteúdos como esse!
Referências:
1- Unimed Campinas – acesso em 21/10/2025
2- MSD manuals – acesso em 21/10/2025
3- J.pucsp.br – acesso em 21/10/2025
4- Gov.br – acesso em 21/10/2025
5- Veja saúde – acesso em 21/10/2025
6 – Apollo hospitais – acesso em 21/10/2025
7- Wikipedia – acesso em 21/10/2025
8- Hospital das clínicas – acesso em 21/10/2025
9 – Agência Brasil – acesso em 21/10/2025
10 – Euronews – acesso em 21/10/2025
11- Fio Cruz – acesso em 21/10/2025